こんにちは。
大阪府池田市の北摂ライフサポート動物病院 院長の久保です。
実は昨年、学生時代より大変お世話になっている 北里大学獣医学部 小動物第2外科学研究室 准教授の岩井先生よりお声がけいただき、 日本獣医麻酔外科学会のハートウォーミング企画にて、 夫婦で獣医師としての働き方について講演させていただく機会を頂戴しました。
これまで症例発表や学会発表は数多く経験してきましたが、
当日は日本を代表する獣医師の先生方も多数ご登壇されており、
同じ枠にはコーネル大学教授の林慶先生もいらっしゃいました。
名だたる先生方と並んでの講演に大変緊張しましたが、獣医師としての在り方を改めて考える、
とても貴重な時間となりました。

また、昨年の日本獣医麻酔外科学会では、 周術期管理や麻酔安全性に関する最新の演題を数多く拝聴し、 日々の診療に還元できる多くの学びを得てまいりました。
その中で改めて感じたのが、 「麻酔リスク」に対する獣医師と飼い主さまの認識の間には、 まだ大きなギャップがあるということです。
動物病院で手術や精密検査のお話をすると、飼い主さまからよくいただくお声があります。
- 「体が小さいから麻酔が心配で…」
- 「高齢なので麻酔に耐えられるか不安です」
- 「麻酔が怖いので、しばらく様子を見たいです」
大切な家族だからこそ、麻酔に対して不安を抱くのは当然のことです。
しかし、現在の獣医療における麻酔は、かつてのイメージとは大きく異なります。
この記事では、獣医麻酔学のエビデンスと 最新ガイドラインを踏まえ、 犬・猫の麻酔リスクについて分かりやすく解説します。
犬・猫の麻酔死亡率はどれくらい?【最新データ】
最近の報告では、
健康な犬・猫(ASAⅠ〜Ⅱ)における麻酔関連死亡率は
犬:0.05%、猫:0.1%(=1万件あたり犬5頭、猫10頭)と報告されています。
麻酔に関連した死亡率は近年人では着実に低下しており、犬と猫を対象としたより大規模な研究でも、
1980 年代初頭に報告された麻酔に関連する死亡率と比較して同様の低下が示されています。
これは、麻酔薬とモニタリング技術が過去 30 年間で大幅に変化していることが要因と考えられています。
なお、これらの統計には
モニタリングが十分でないケースも含まれているため、
適切な準備と管理のもとで行う麻酔では、
より安全性を高めることができると考えられます。
一方で、重度の基礎疾患を有する症例(ASAⅢ以上)では リスクが上昇することが示されています。
重要なのは、 体重ではなく「全身状態(ASA分類)」がリスクを左右する という点です。
「体が小さいから麻酔が危ない」は本当?
結論から言うと、 体が小さい=麻酔リスクが高い、というわけではありません。
麻酔リスク評価では、 ASA分類(American Society of Anesthesiologists分類) が用いられます。
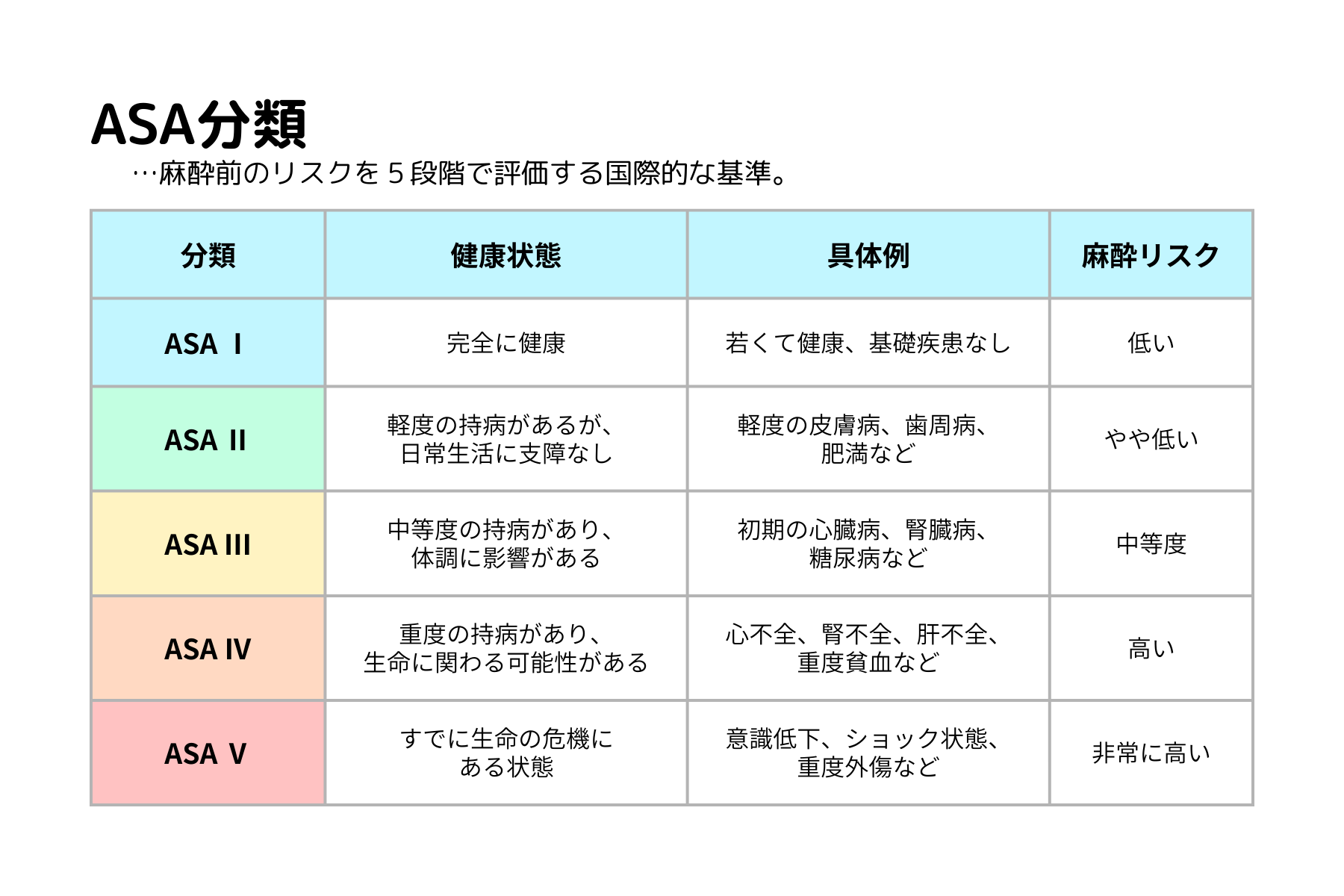
- ASAⅠ:健康な動物
- ASAⅡ:軽度の基礎疾患あり
- ASAⅢ以上:明らかな全身疾患あり
麻酔関連合併症は、体重よりも この分類が高いほど増加することが示されています。
低体重の動物において管理が繊細になる理由は、
- 体温が低下しやすい
- 薬剤投与量の微調整が必要
- 循環・呼吸変化が早い
- 体格が小さいために繊細な手術手技が必要
などの技術的な管理難易度によるものであり、 「小さいから危険」という意味ではありません。
高齢=麻酔は危険?
最新のレビューでも、 年齢そのものが単独で強いリスク因子になるわけではない とされています。
高齢動物では臓器の予備能力が低下している可能性があるため、 より丁寧な評価が必要ですが、 本当に重要なのは 「今の全身状態」です。
麻酔時間は短い方がいい?長時間麻酔と体への負担
飼い主さまからよくいただく質問のひとつに、 「麻酔は長い時間になると危険ですか?」というものがあります。
結論から言うと、麻酔時間が長くなるほど合併症のリスクが上がる可能性がある ことが複数の研究で示されています。
また近年の麻酔研究でも、 麻酔関連死亡症例では平均麻酔時間が長い(平均3時間以上)傾向がみられたことが報告されています。
これは麻酔薬そのものの影響だけではなく、
- 体温低下(低体温)
- 血圧低下
- 呼吸機能の変化
- 体位による循環への影響
といった周術期の生理的負担が時間とともに蓄積するためと考えられています。
処置を分けて麻酔するという考え方
そのため獣医療では、状況によって 1回の長時間麻酔を避け、処置を複数回に分ける という判断を行うことがあります。
例えば
- 抜歯本数が非常に多い歯科処置
- 複数部位の外科手術
- 長時間になることが予想される処置
このような場合には、 一度にすべてを行うよりも 麻酔時間を短く区切る方が安全と判断されるケースもあります。
もちろん、麻酔回数が増えればその分麻酔導入の回数や医療費も増えるため、 すべてのケースで分割した方が良いとは限りません。
そのため実際の臨床では
- 全身状態(ASA分類)
- 予定手術時間
- 麻酔リスク
- 術後管理
などを総合的に評価し、 「1回で行う方がよいのか」「処置を分けた方がよいのか」 を判断します。
当院の麻酔前検査とリスク評価
当院では、動物の年齢・既往歴・身体検査所見に応じて 以下の検査を組み合わせます。
- 血液検査(肝臓・腎臓機能評価)
- 尿検査
- レントゲン検査
- 超音波(エコー)検査
- 心電図検査
- 血圧測定
特に評価するポイントは、以下です。
- 腎臓・肝臓など重要臓器の機能
- 心疾患や不整脈の有無
- 呼吸器疾患の有無
- 脱水・貧血など全身状態
リスクが確認された場合は、 麻酔方法の変更や術式の再検討を含め、 飼い主さまと十分にご相談の上で判断します。
麻酔中の管理体制(モニタリング)
現代の獣医麻酔は「かけっぱなし」ではありません。 継続的に管理する医療です。
当院では以下を常時モニタリングしながら、麻酔レポートを作成し、退院時に飼い主さまにもお渡しさせていただきます。
- 心拍数・心電図
- 血圧
- 呼吸数・一回換気量
- 終末呼気二酸化炭素濃度(EtCO₂)
- 血中酸素飽和度(SpO₂)
- 体温
異常があれば即座に介入し、麻酔深度を調整します。
2020年改訂の AAHA麻酔・鎮痛ガイドラインでも、 これらの継続的モニタリングが 麻酔安全性向上の重要因子とされています。
私自身はこれまで夜間救急動物病院でASAⅢ以上の生命の危機にさらされている動物の麻酔処置・手術を多数行ってきました。
当院に勤務する動物愛玩看護師も夜間救急の勤務経験があり、当院では麻酔のモニタリングにも十分な自信をもっています。
麻酔を避けることにもリスクがある
麻酔はゼロリスクではありません。
しかし、
- 強い痛みをそのままにする
- 腫瘍や疾患の進行を許してしまう
- 本来改善できた生活の質(QOL)を失う
といった「麻酔を行わないリスク」も存在します。
当院では麻酔を使って処置することを勧める/押し付けるのではなく、メリット・デメリットをご説明の上でご家族の考え方を尊重した治療方法をご提案させていただきます。
一方で、麻酔のリスクを過剰に恐れ、『救える命を失ってしまうこと』『ご家族に後悔を残してしまう選択』は避けるべきことだと考えています。
セカンドオピニオンについて
「体重が小さいから麻酔は難しいと言われた」
「高齢だから手術はできないと言われた」
「麻酔以外の治療方法はないのでしょうか」
そのようなご相談をいただくことがあります。
もちろん、麻酔や手術を慎重に判断することはとても大切です。
一方で、評価の方法や管理体制によって、見解や選択肢が変わる場合もあります。
当院では、ASA分類に基づく全身状態の評価、 必要に応じた追加検査、 麻酔方法の工夫やモニタリング体制の最適化を行い、 その子にとって現実的な選択肢を丁寧に検討します。
内視鏡処置や外科手術に関連したセカンドオピニオンにも対応しております。
「本当に麻酔はできないの?」
「ほかに治療方法はないの?」
そうした疑問がある場合も、どうぞ遠慮なくご相談ください。
まとめ|麻酔は“怖い医療”ではなく“管理する医療”
現代の獣医麻酔は、
- 事前評価
- 個別化された薬剤選択
- 継続的モニタリング
- 迅速な介入
によって成り立っています。
大切なのは、 「麻酔が怖いかどうか」だけで判断するのではなく、
- 麻酔を行うメリット
- 行わない場合のデメリット
を冷静に比較することです。
この記事は、麻酔や外科手術を勧めるためのものではありません。
飼い主さまに正しい情報を知っていただき、
納得したうえで判断していただくためのものです。
治療には常に複数の選択肢があります。
手術を選ばないという選択も、もちろん尊重されるべき大切な判断です。
私たちは、動物とご家族にとって最善の選択を一緒に考えることを何より大切にしています。
無理に麻酔処置や外科手術を勧めることは決してありませんので、ご安心してご相談ください。